Healthcare Revenue Cycle Management Marktgröße 2025-2035
Veröffentlichungsdatum: Jun 2025 | Berichts-ID: MI2956 | 219 Seiten
Welche Trends werden diesen Markt in den kommenden Jahren prägen?
Das Healthcare Revenue Cycle Management Der Markt entfiel auf USD 343.52 Milliarden in 2024 und USD 382.41 Milliarden in 2025 wird voraussichtlich USD 1117,5 erreichen Milliarden bis 2035, wächst bei einem CAGR von etwa 11,32 % zwischen 2025 und 2035. Das Healthcare Revenue Cycle Management Markt beinhaltet Verkaufs- und Beratungsdienste, die den Lebenszyklus der Gesundheitsversorgung einer Organisation überwachen, beginnend mit der Zulassung des Patienten zur ultimativen Patientenzahlung. Es umfasst Tätigkeiten wie Versicherung Verifikation, medizinische Abrechnung, Codierung, Ansprüche Vorbereitung, Sammlung zu zahlen, und Denial. Das Revenue Cycle Management zielt darauf ab, sowohl die Vereinfachung der administrativen Operationen als auch die Maximierung der Einnahmenerhebung unter medizinischen Anbietern im sich ständig verändernden regulatorischen Umfeld zu erreichen.
Sie erhöhen die Erstattungssätze, minimieren Fehler und erhöhen den Cashflow im Allgemeinen. Sie rüsten auch Analysetools aus, um die Finanzleistung zu analysieren und die Umsatzleckage zu bestimmen. Aufgrund der steigenden Gesundheitskosten, Versicherungen und Vorschriften ist das RCM notwendig geworden. Krankenhäuser, Ärztegruppen und diagnostische Labore, unter anderem Gesundheitsdienstleister werden vom Markt bedient. Cloud RCM zieht Interesse an, weil es skalierbar ist und leicht integriert werden kann. Im Allgemeinen trägt RCM nicht nur zur finanziellen Stabilität in Gesundheitsorganisationen bei, sondern führt auch zu einer signifikanten Verbesserung der Patientenerfahrung aufgrund einer schnelleren und genaueren Abrechnung.
Was sagen Branchenexperten über die Markttrends?
„Das ideale RCM-Tool... bietet die Möglichkeit, alle Schritte zu überwachen... ermöglicht das Bohren in den tatsächlichen Anspruch auf Wurzelursanalyse“
- Eric Krepfle, Senior Director, Product Management bei Change Healthcare
Welche Segmente und Geographien analysiert der Bericht?
| Parameter | Details |
|---|---|
| Größter Markt | Asia Pacific |
| Schnellst wachsender Markt | Nordamerika |
| Basisjahr | 2024 |
| Marktgröße in2024 | USD 343.52 Milliarden |
| CAGR (2025-2035) | 11.32% |
| Prognosejahre | 2025-2035 |
| Historische Daten | 2018-2024 |
| Marktgröße in2035 | USD 1117,5 Milliarden |
| Abgedeckte Länder | USA, Kanada, Mexiko, U.K., Deutschland, Frankreich, Italien, Spanien, Schweiz, Schweden, Finnland, Niederlande, Polen, Russland, China, Indien, Australien, Japan, Südkorea, Singapur, Indonesien, Malaysia, Philippinen, Brasilien, Argentinien, GCC-Länder und Südafrika |
| Was wir abdecken | Marktwachstumstreiber, Einschränkungen, Chancen, Porters fünf Kräfte Analyse, PESTLE Analyse, Wertschöpfungskettenanalyse, regulatorische Landschaft, Preisanalyse nach Segmenten und Regionen, Unternehmensmarktanteilsanalyse und 10 Unternehmen. |
| Abgedeckte Segmente | Komponenten, Bereitstellungsmodus, Funktion, Endbenutzer und Region |
Um detaillierte Analysen in diesem Bericht zu erhalten -Beispielbericht anfordern
Was sind die wichtigsten Treiber und Herausforderungen für den Markt?
KI und Automatisierung verbessern die Abrechnungsgenauigkeit und reduzieren die manuelle Bearbeitungszeit.
KI und Automatisierung im Healthcare Revenue Cycle Management Markt könnten die Genauigkeit und Geschwindigkeit der Abrechnung durch Minimierung der manuellen Verarbeitung und Arbeitszeit erheblich verbessern, was sie zu einem wertvollen Werkzeug bei der Annahme macht. Sie verfügen über KI-gestützte Systeme, die eine Automatisierung der Extraktion von Patientendaten ermöglichen, korrekte Anspruchscodes bereitstellen und Fehler in Echtzeit mithilfe von NLP, OCR und maschinellem Lernen identifizieren. Als Beispiel gab es Reduktionen bei Abrechnungsfehlern von bis zu 90 Prozent, 30-40 Prozent Zeitersparnis bei Verarbeitungsansprüchen und insgesamt eine RCM-Effizienzrateverbesserung von 25-35 Prozent, was eine Verringerung der Ableitungsraten und eine Beschleunigung der Erstattungen zur Folge hat. Die Anbieter haben auch den Vorteil verringerter Personalbelastungen sowie Skala.
Auf institutioneller Ebene hat Baylor Scott & White Health (ein akademisches Gesundheitssystem mit 52 Krankenhäusern in Texas) AI-basierte Abrechnungs- und Zahlungsschätzungen auf RPA erstellt. Das Ergebnis war, dass sie jetzt 70 Prozent der Kostenschätzung automatisieren als zuvor und zu einer 60-100 Prozent Verbesserung der Point-of-Service-Sammlung führen. Es zeigt, dass der Automatisierungsprozess mit Hilfe von KI-Technologien im Betrieb von RCM nicht nur die Genauigkeit und Compliance erhöhen konnte, sondern auch die direkte Einnahmenerfassung, die es zu einem Kernteil der Aktualisierung der Finanzgeschäfte machen würde.
ICD-11 Adoption erhöht die Komplexität und erhöht die Nachfrage nach fortschrittlichen Codiersystemen.
Der Transfer in Richtung ICD-11 im Healthcare Revenue Cycle Management Markt führt zu erheblichen Codierungsaufwand und führt zu einer hohen Nachfrage nach anspruchsvolleren digitalen Codierungssystemen. ICD-11 kommt mit etwa 85.000 Morbiditäts- und Sterblichkeitsgegenständen in seiner primären Linearisierung (MMS), die ein treibender Schritt über die Anzahl der ICD-10-Codes ist, und ermöglicht komplexes Clustering und Post-Koordination. Diese Art von Detail ist sehr spezifisch für die Diagnose und erfordert fortschrittliche Software mit API-getriebenen NLP und intime Integration in die RCM-Plattformen. Die manuellen oder älteren Codierungssysteme können die breiteren Codesätze nicht verwalten und somit entweder die Abrechnungsfehler, Denials oder Compliance-Risiken erhöhen.
Um diese Komplexität zu zähmen, übernehmen RCM-Anbieter automatisierte ICD-11-Kodierungsmotoren, Zwei-Supervisor-Codierung und Live-Mapping-Produkte, wodurch die exakten Ansprüche Einreichungen und die Minimierung von Umsatzlecks gewährleistet werden. Solche Systeme erleichtern auch die Berichterstattung und Hilfe Casemix/Gruppengewichtete Zahlungssysteme, bei denen die Zahlung auf Basis bestimmter Diagnosecodes berechnet wird. Ein echtes Beispiel: ICD‐11 Implementierung in Malaysia durch das Gesundheitsministerium begann am 16. Oktober 2023, in 7 Krankenhäusern parallele Systeme von ICD‐10 und ICD‐11 bis zum 20. April 2024 zu betreiben, so dass der Wechsel zum neuen Workflow die schönste Erfahrung ohne Verlust der Aufrechterhaltung von Abrechnungsinformationen erreichte. Das institutionellen Bewusstsein für die institutionellen Notwendigkeit, robuste RCM-Kodierungssysteme zu unterstützen, die entsprechend auf ICD-11 Standards ausgerichtet sind, wird in diesem Piloten bestätigt.
Hohe anfängliche Setup-Kosten begrenzen die Annahme von kleinen Gesundheitseinrichtungen.
Die Kosten für die Einrichtung der Einrichtungen im Healthcare Revenue Cycle Management Markt sind recht hoch; dies könnte eine große Einschränkung sein, und es ist mehr im Fall von kleinen und mittleren Gesundheitseinrichtungen. Die Kosten einer vollständigen Implementierung eines RCM-Systems umfassen die Lizenzierung von Software, die Modernisierung von Infrastruktur, Schulung von Personal und kontinuierliche IT-Unterstützung. Kleinere Anbieter haben niedrige Budgets und können die anfänglichen Kosten nicht decken, die für den Kauf eines fortgeschrittenen, automatisierten. Die Einrichtungen nutzen häufig außer-zeitliche oder manuelle Systeme, um ihre Abrechnungsanforderungen zu bewältigen, was sie für Fehler und Rückerstattungsvorbeugungen und Umsatzverluste anfällig macht.
Darüber hinaus haben die kleineren Organisationen möglicherweise keine internen technischen Experten, und sie könnten weiter von den externen Anbietern abhängig werden, um Systemintegration und Wartung zu bieten, ihre Kosten weiter zu erhöhen. Die Implementierung der RCM-Lösungen, um den Workflow-Anforderungen jeder Organisation gerecht zu werden, ist ein weiteres Maß an Kosten und organisatorischer Belastung. Obwohl Cloud-basierte Modelle eine teilweise Entlastung auf Kosten, Migration von Daten, Einhaltung von Cyber-Sicherheit und Schulung kosten immer noch Geld. Aufgrund der hohen Anfangsinvestition sollen sich viele kleinere medizinische Einrichtungen aufgrund der hohen Anfangsinvestition noch auf moderne Formen von RCM drehen, um die Betriebseffizienz zu erhöhen und den Umsatz zu maximieren.
RCM-Anbieter können unterbewahrte Märkte mit kostengünstigen, Cloud-basierten Lösungen anstreben.
Eine ausgezeichnete Gelegenheit im Healthcare Revenue Cycle Management Markt ist die Ausbeutung von unterversorgten Märkten durch kostengünstige, Cloud-basierte Fähigkeiten. Die meisten Gemeinschaftskliniken, kleine medizinische Praktiken und ländliche Krankenhäuser in Schwellenländern können keine effizienten Abrechnungssysteme leisten, da sie aufgrund von Budget- und Infrastrukturengpässe nicht in der Lage sind, moderne Abrechnungssysteme zu schaffen. Diese Lücke kann mit Hilfe von Anbietern von RCM gefüllt werden, die Abonnement-basierte Dienstleistungen anbieten, die auf der Cloud laufen, skalierbar sind und die Notwendigkeit, die Infrastruktur zu betreiben, verbieten. Sie sind Cloud-basiert, hängen nicht von umfangreicher Hardware ab, können schneller implementiert werden und sind remote zugänglich und daher für ressourcenbelastete Umgebungen geeignet.
Dies kann zu einem niedrigen Preispunkt erreicht werden, benutzerfreundlich, und wenn es in der lokalen Sprache ist, dann können die Anbieter einen Eintrag in den Regionen erhalten, in denen digitale Umsatzsysteme noch nie existiert hatten. Darüber hinaus sind Asien, Afrika und lateinamerikanische Regierungen darauf angewiesen, digitalisierte Gesundheitsakte sowie Transparenz der Finanzberichte zu fördern, um ihre Gesundheitssysteme zu verbessern, was Cloud RCM in diesen Regionen recht opportune macht. Durch die Anpassung an die lokalen Vorschriften und die betrieblichen Anforderungen wird auch die Position der Anbieter Mehrwert geschaffen. Der Plan eröffnet nicht nur neue Einnahmequellen, sondern hilft auch bei der Förderung der Verfügbarkeit von Gesundheits- und Fördermitteln für unterhaltsberechtigte Anbieter weltweit.
AI-powered Denial Management-Tools können die Ablehnungsraten der Ansprüche deutlich reduzieren.
Das AI-geführte Denial Management-Tool ist eine potenzielle Chance, die Anzahl der abgelehnten Ansprüche zu verringern und das Niveau der Einnahmen im Healthcare Revenue Cycle Management Markt zu erhöhen. Der konventionelle Denial-Management-Prozess ist meist reaktiv und arbeitsintensiv, wobei die Mitarbeiter die Fehler manuell herausfinden und den Anspruch zurückgeben müssen. Stattdessen ändert KI dieses Verfahren, indem es regelmäßige Untersuchungen in Denials, die Schätzung von Problemen und die Auswahl von Hochrisikoforderungen, bevor sie aus. Dies begrenzt teure Nacharbeiten und verkürzt die Rückerstattungszyklen.
KI-Werkzeuge verfügen über maschinenlernende Algorithmen, die durch historische Denialdaten, payerspezifische Regelungen und Änderungen kontinuierlich lernen und die Genauigkeitsstufen im Laufe der Zeit erhöhen. Sie automatisieren auch die Root-Assays und schlagen Korrekturmaßnahmen in Echtzeit vor, um den Anbietern von Gesundheitsdiensten eine effizientere Reaktion auf ein Problem zu ermöglichen. Dies spart die administrativen Teams und garantiert bessere Preise von First-Pass-Resolutionen. Mit steigendem Finanzdruck auf Gesundheitssysteme scheint die Entscheidung, AI-getriebenes Denialmanagement als Strategie zur Verbesserung der betrieblichen Effizienz und zur Sicherung gegen Umsatzverluste zu kombinieren, intelligent zu sein. Diese Gelegenheit hat das Potenzial, den RCM-Prozess zu transformieren, da die Abrechnungs- und Lohnforderungen immer komplexer werden.
Was sind die wichtigsten Marktsegmente der Branche?
Basierend auf der Komponente wurde der Healthcare Revenue Cycle Management Markt in Software, Services klassifiziert. Unter dem Healthcare Revenue Cycle Management Markt nimmt das Dienstleistungssegment den größten Markt innerhalb des Komponentensegments ein. Diese Führungsposition kommt größtenteils durch die zunehmende Praxis von Gesundheitsdienstleistern, die komplexen RCM-Aktivitäten an Drittanbieter auszulagern. Ansprüche, Abrechnung, Kodierung und Deniallösung, die sie im eigenen Haus herstellen und bearbeiten, erfordern eine große Infrastruktur, geschultes Personal und ständige Aktualisierung der Compliance-Anforderungen, die von vielen Anbietern sehr schwierig zu erreichen ist. End-to-end RCM wird von Dienstleistern bereitgestellt, um den Cashflow zu verbessern, administrative Aufgaben zu beseitigen und schnelle Rückerstattungen zu ermöglichen.
Der eskalierende Druck auf die Kostenkontrolle, insbesondere durch kleine und mittlere Gesundheitszentren, hat ausgelagerte Dienste attraktiver gemacht. Auch stellen Dienstleister die Möglichkeit ein, durch die sich ändernden Modelle der Erstattungs- und Zahlerregelungen zu schneiden, was wesentlich ist, um finanziell gesund zu bleiben. Da die Zahl der Patienten zunimmt und die Regeln der Versicherungsverifikation komplizierter werden, greifen Krankenhäuser und Kliniken zunehmend auf Partner bei der Bereitstellung von RCM-Diensten zurück. Darüber hinaus haben die in Analytik, Automatisierung und KI in den Dienstleistungen eingebetteten Service-Auswahlen Effizienz und Entscheidungsfindung verbessert. Die hohe Nachfrage nach skalierbaren, konformen und kostengünstigen Dienstleistungen hat auch dazu beigetragen, das Dienstleistungssegment, das den Weltmarkt führt, weiter zu stärken.
Der Healthcare Revenue Cycle Management Markt wurde auf Basis des Deployment Mode in On-Premises und Cloud-basierte eingestuft. Cloud-basiert ist das dominantste Segment in der Kategorie des Einsatzmodus im Healthcare Revenue Cycle Management Markt. Diese Hegemonie wird durch die wachsende Nachfrage von Gesundheitsdienstleistern skalierbar, um ein Mittel zum Zugriff auf neue Daten in Echtzeit zu haben und kostengünstig zu sein. Cloud-basierte RCM-Systeme ermöglichen es Institutionen, ihre Abrechnung, Codierung, Ansprüche und Finanzoperationen ohne umfangreiche Investitionen in die IT durchzuführen. Die Plattformen verfügen über automatische Updates, die Möglichkeit, gut mit elektronischen Gesundheitsdaten (EHR) zu passen und sind sicherer. Cloud-Lösungen sind besonders hilfreich, um Krankenhäuser und Kliniken in mehreren Standorten zu erweitern, da sie es solchen Organisationen ermöglichen, das Umsatzmanagement zu zentralisieren und remote durchzuführen.
Darüber hinaus würde die Cloud-Bereitstellung die Implementierung beschleunigen und die Ausfallzeiten minimieren, so dass sie sowohl für große Systeme als auch für kleine Praktiken geeignet sind. Die COVID-19 Pandemie steigerte die Popularität von Cloud-Technologien und bestätigte ihre Bedeutung, um den Workflow von Finanzaktivitäten ohne Verzögerungen zu gewährleisten. Überlegene Analytik und KI-Fähigkeit werden auch durch Cloud-basierte RCM-Tools ermöglicht und sicherstellen, dass Gesundheitsorganisationen das bestmögliche Feinabstimmung in Bezug auf die Umsatzleistung ermöglichen. Mit der Umstellung auf Cloud-basierte Lieferung ist die Gesundheitsorganisation mit ihren Fähigkeiten in der Agilität und Kosteneinsparung vor dem Spiel im Vergleich zu den digitaleren und wertbasierten Modellen aufgrund des Cloud-basierten Ansatzes.
Welche Regionen führen den Markt und warum?
The North America Healthcare Revenue Cycle Management Der Markt ist weltweit in beherrschender Stellung, mit einem hoch entwickelten digitalisierten Gesundheitssystem und der vordersten Implementierung modernster IT-Dienste. Der US-Marktführer ist als die Vereinigten Staaten eingestuft, da es dort mehrschichtige Zahler gibt, eine Menge Änderung der Regulierung und ein Fokus auf das wertbasierte Pflegemodell. Die Maturität auf dem Markt wird durch das Vorhandensein von bedeutenden Lieferanten, hohen Ausgaben für die Gesundheitsversorgung und ein effektives Erstattungssystem ausgelöst.
Die Popularität von Cloud-basierten Plattformen ist, dass sie skalierbar sind und bessere Sichtbarkeit über ihre Einnahmen bieten. Darüber hinaus haben solche Regierungsinitiativen wie die HITECH und ACA die Einführung der RCM-Systeme in Krankenhäusern und Kliniken ausgelöst. Dieser Bereich hat die Aufmerksamkeit der Anbieter, die Automatisierung durch KI betrachten, um Kosten zu reduzieren und Zahlungen zu erhöhen. Die Wettbewerbsstrategien werden auch durch die Integration mit den EHR-Systemen und den HIPAA-Verordnungen beeinflusst. Die Branche entwickelt sich weiterhin durch Fusionen und Akquisitionen sowie Innovationen, die auf eine bessere Beteiligung eines Patienten finanziell ausgerichtet sind.
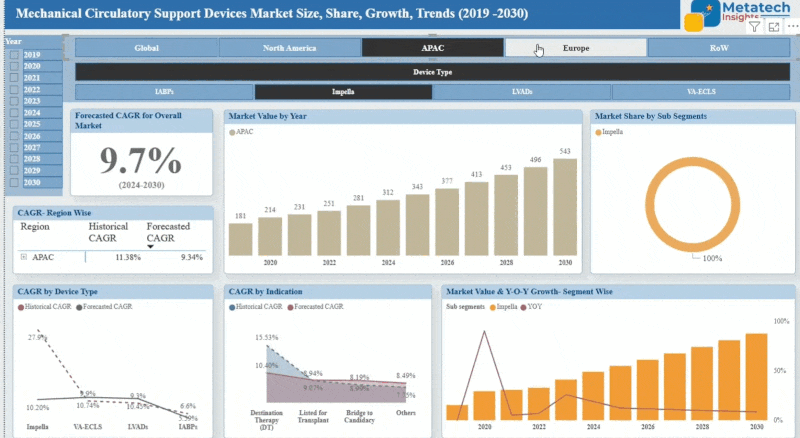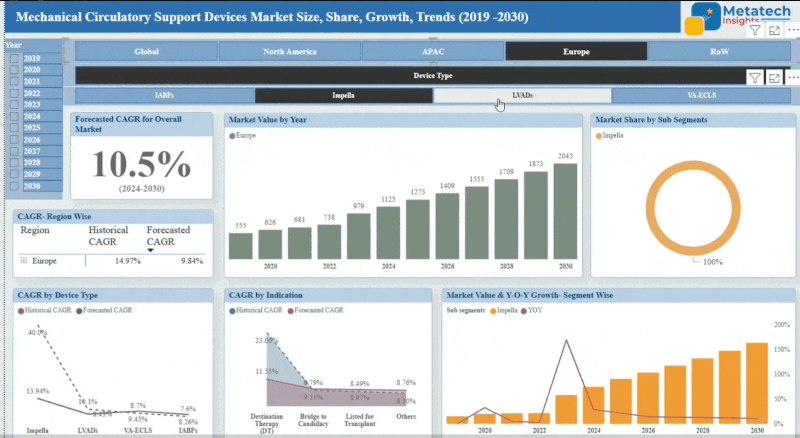
Das Asia Pacific Healthcare Revenue Cycle Management Der Markt ist aufgrund der steigenden Digitalisierung der Gesundheit und der von der Regierung unterstützten Gesundheitsreformen einer der am schnellsten wachsenden Märkte. Nationen wie Indien, China, Japan und andere nehmen hohe Investitionen in die medizinische IT auf, um alte Verwaltungssysteme zu modernisieren. Der Markt genießt die Auswirkungen einer Ausweitung der Krankenversicherung, einer erhöhten Patientenmenge und einer ordnungsgemäßen Abrechnung und Behandlung von Ansprüchen.
Die Annahme digitalisierter Aufzeichnungen innerhalb der Regierungen in der Region wird gefördert und erhöht damit die Nachfrage nach gut entwickelten RCM-Lösungen. Modulare RCM-Plattformen und Software, die Cloud-basiert sind, werden von kleinen und mittleren Gesundheitsdienstleistern übernommen, weil sie erschwinglich und flexibel sind. Die Banding erfolgt zwischen inländischen und globalen Akteuren, die darauf abzielen, die Bereitstellung regionalspezifischer Lösungen zu gewährleisten. Obwohl der Markt ziemlich fragmentiert ist, treiben Ungleichheit, eine Erhöhung des Bewusstseins hinsichtlich des Verlusts von Einnahmen, und ineffiziente und zeitverzögernde Praktiken die Annahme zu schnelleren Raten. Die Region ist in den kommenden Jahren ein einflussreicher Beitrag nationaler RCM.
Wie sieht die Wettbewerbslandschaft des Marktes aus?
Das Healthcare Revenue Cycle Management Der Markt verfügt über ein hoch wettbewerbsfähiges Umfeld mit etablierten Dienstleistern, Unternehmen der Gesundheitsinformationstechnologie und Anbietern von Spezialdienstleistungen. Hauptakteure wie die Oracle Corporation, die Optum Inc. und die McKesson Corporation genießen aufgrund ihrer starken Produktlinien und der weltweiten Verbreitung in den Gesundheitssystemen weltweit die führenden Positionen. Andere Unternehmen erhöhen ihre Kapazitäten auch durch Fusionen und Akquisitionen, wie den Erwerb von Cerner durch Oracle, um die Bereitstellung von end-to-end RCM-Lösungen zu erhöhen. RCM-Lösungen, die über die Wolke angeboten werden, nehmen ab und führen zu Anbieter-Rivalität, um skalierbare, sichere und interoperable Plattformen zu bedienen.
Das Thema Innovation dreht sich um den Wettbewerb, und Unternehmen integrieren künstliche Intelligenz, maschinelles Lernen und Automatisierung in die Werkzeuge von RCM, um Ansprüche zu eliminieren und die Rückerstattung zu beschleunigen. Darüber hinaus suchen die Unternehmen maßgeschneiderte Lösungen für das kleinere und mittelständische Healthcare-Provider-Segment, das bisher noch nicht erfüllt wurde. Darüber hinaus unterscheiden sich die Datenschutz- und Regulierungsanforderungen recht unterschiedlich und die Anbieter werden auf HIPAA-konforme Plattformen vorangetrieben. Da eine wertebasierte Betreuung stattfindet, werden Unternehmen ihre RCM-Ansätze umsetzen, um ergebnisbasierte Rückerstattungen zu erleichtern. Der Markt wird weiter fragmentiert und dynamischer mit strategischen Verbindungen zu den Krankenhäusern und den Zahlern, die die Dynamik schnell verändern.
Health, Company Shares Analysis, 2024
Um detaillierte Analysen in diesem Bericht zu erhalten -Beispielbericht anfordern
Welche jüngsten Fusionen, Übernahmen oder Produkteinführungen prägen die Branche?
- Im Juni 2025 startete New Mountain Capital Smarter Technologies, die Access Healthcare, SmarterDx und Thoughtful kombiniert. ai in eine einheitliche RCM-Plattform. Die Initiative zielt darauf ab, die Effizienz des Umsatzzyklus mithilfe von AI-getriebener Automation und fortschrittlicher Analytik zu steigern.
Bericht Coverage:
Von der Komponente
- Software
- Dienstleistungen
Durch Einsatzmodus
- On-Premise
- Cloud-basiert
Durch die Funktion
- Forderungen Management
- Zulässigkeitsprüfung
- Zahlungsabwicklung
- Medizinische Codierung & Billing
- Patientenregelung
- Accounts Aktives Management
- Sonstige
Von Endbenutzer
- Krankenhäuser
- Ärzte und Kliniken
- Diagnose & Ambulator Kliniken und Krankenhäuser
- Sonstige
Nach Region
Nordamerika
- US.
- Kanada
Europa
- U.K.
- Frankreich
- Deutschland
- Italien
- Spanien
- Rest Europas
Asia Pacific
- China
- Japan
- Indien
- Australien
- Südkorea
- Singapur
- Rest von Asia Pacific
Lateinamerika
- Brasilien
- Argentinien
- Mexiko
- Rest Lateinamerikas
Naher Osten und Afrika
- GCC Länder
- Südafrika
- Rest des Nahen Ostens & Afrika
Liste der Unternehmen:
- Das Unternehmen
- Epic Systems Corporation
- McKesson Corporation
- Optum, Inc.
- Cerner Corporation
- Allscripts Healthcare Solutions, Inc.
- Athenahealth, Inc.
- GE Healthcare
- eClinicalWorks
- Kareo, Inc.
- NextGen Healthcare, Inc.
- R1 RCM Inc.
- Conifer Health Solutions
- Gesundheitswesen
- Advante Gesundheitslösungen
Häufig gestellte Fragen (FAQs)
Das Healthcare Revenue Cycle Management Der Markt entfiel auf USD 343.52 Milliarden in 2024 und USD 382.41 Milliarden in 2025 wird voraussichtlich USD 1117,5 erreichen Milliarden bis 2035, wächst bei einem CAGR von etwa 11,32 % zwischen 2025 und 2035.
Zu den wichtigsten Wachstumschancen im Healthcare Revenue Cycle Management Markt gehören RCM-Anbieter, die unterhaltsberechtigte Märkte mit kostengünstigen, Cloud-basierten Lösungen, AI-powered Denial Management-Tools, die die Ablehnungsraten der Ansprüche deutlich reduzieren können, und Integration mit EHR- und Patientenengagement-Tools steigert die operative Effizienz.
Die Dienstleistungskomponente ist das größte Segment, während die Cloud-basierte Bereitstellung am schnellsten im Healthcare RCM-Markt wächst.
Nordamerika wird aufgrund fortschrittlicher IT-Infrastruktur und regulatorischer Unterstützung einen wichtigen Beitrag zum globalen Healthcare RCM-Markt leisten.
Die wichtigsten Akteure im Healthcare Revenue Cycle Management Markt sind Oracle, Optum, McKesson, Epic, Cerner, Allscripts, Athenahealth, GE, eClinicalWorks.
Maximieren Sie Ihren Wert und Ihr Wissen mit unserem 5-Berichte-in-1-Paket -über 40 % Rabatt!
Unsere Analysten sind bereit, Ihnen sofort zu helfen.